Can thiệp sớm bệnh đột quỵ có thể giảm tổn thương não
Đột quỵ là một cấp cứu y tế. Nhắc điều trị là rất quan trọng. Sớm hành động có thể giảm thiểu tổn thương não và các biến chứng tiềm năng.
Định nghĩa
Đột quỵ xảy ra khi cung cấp máu cho một phần của bộ não bị gián đoạn hoặc bị giảm, làm mất oxy và thực phẩm cho mô não. Trong vòng vài phút, các tế bào não bắt đầu chết.
Đột quỵ là một cấp cứu y tế. Nhắc điều trị là rất quan trọng. Sớm hành động có thể giảm thiểu tổn thương não và các biến chứng tiềm năng.
Các tin tốt là đột quỵ có thể điều trị và ngăn cản, và bây giờ ít hơn nhiều người Mỹ chết vì đột quỵ hơn là trường hợp thậm chí 15 năm trước. Kiểm soát tốt hơn các yếu tố nguy cơ chính đột quỵ – cao huyết áp, hút thuốc và cholesterol cao – có khả năng chịu trách nhiệm.
Các triệu chứng
Theo dõi những dấu hiệu và triệu chứng nếu nghĩ rằng bạn hoặc người khác có thể bị đột quỵ. Lưu ý khi các dấu hiệu và triệu chứng bắt đầu, bởi vì độ dài của thời gian có mặt có thể hướng dẫn quyết định điều trị.
Rắc rối với đi bộ. Có thể vấp ngã hoặc trải nghiệm chóng mặt đột ngột, mất cân bằng hoặc mất phối hợp.
Rắc rối với việc nói và hiểu. Có thể gặp rắc rối. Có thể nói ngọng hoặc không thể tìm thấy những từ giải thích những gì đang xảy ra với (mất ngôn ngữ). Cố gắng lặp lại một câu đơn giản. Nếu có, có thể bị đột quỵ.
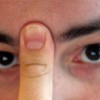
Tê liệt một bên của cơ thể hoặc khuôn mặt. Có thể phát triển đột ngột tê, yếu hoặc liệt ở một bên của cơ thể. Hãy cố gắng nâng cao cả hai tay trên đầu cùng một lúc. Nếu một cánh tay bắt đầu rơi, có thể bị đột quỵ. Tương tự như vậy, miệng có thể sụp xuống khi cố gắng mỉm cười.
Rắc rối với nhìn một hoặc cả hai mắt. Đột nhiên có thể có tầm nhìn bị mờ hoặc đen, hoặc có thể nhìn thấy đôi.
Nhức đầu. Bất ngờ nghiêm trọng nhức đầu, có thể kèm theo nôn mửa, chóng mặt hoặc bị thay đổi ý thức, có thể cho thấy đang bị đột quỵ.
Đi khám bác sỹ nếu
Tìm kiếm sự chăm sóc y tế ngay lập tức nếu nhận thấy bất kỳ dấu hiệu hoặc triệu chứng của đột quỵ, thậm chí nếu dường như biến động hoặc biến mất. Gọi số khẩn cấp địa phương. Mỗi phút có giá trị. Đừng chờ đợi để xem có các triệu chứng biến mất. Không được điều trị đột quỵ, càng có nhiều tiềm năng cho các tổn thương não và khuyết tật. Để tối đa hóa hiệu quả của các đánh giá và điều trị, tốt nhất là tới phòng cấp cứu trong vòng 60 phút từ các triệu chứng đầu tiên.
Nếu với một ai đó nghi ngờ là có một đột quỵ, xem người cẩn thận trong khi chờ đợi để được trợ giúp khẩn cấp. Có thể cần phải:
Bắt đầu miệng – miệng hồi sức nếu người ngừng thở.
Quay đầu của người này sang một bên nếu bị ói mửa, có thể ngăn chặn ngạt.
Không ăn uống.
Nguyên nhân
Đột quỵ phá vỡ dòng chảy của máu qua não và mô não thiệt hại. Có hai loại chính của đột quỵ. Các loại phổ biến nhất – đột quỵ thiếu máu cục bộ – kết quả của sự tắc nghẽn ở động mạch. Các loại khác – đột quỵ xuất huyết – xảy ra khi một mạch máu bị rò rỉ hoặc bị vỡ. Một cơn thiếu máu cục bộ thoáng qua (TIA) – đôi khi được gọi là một ministroke – phá vỡ tạm thời lưu lượng máu qua não.
Đột quỵ thiếu máu cục bộ
Hầu như 90 phần trăm đột quỵ là đột quỵ thiếu máu cục bộ. Chúng xảy ra khi các động mạch lên não bị hẹp hay tắc, gây giảm lưu lượng máu nghiêm trọng (thiếu máu cục bộ). Thiếu máu gây tổn thất tế bào não bởi oxy và chất dinh dưỡng, và các tế bào có thể bắt đầu chết trong vòng vài phút. Các đột quỵ thiếu máu cục bộ phổ biến nhất là:
Huyết khối đột quỵ. Đây là loại đột quỵ xảy ra khi một cục máu đông (huyết khối) hình thành ở một trong các động mạch cung cấp máu cho não. Một cục máu đông thường hình thành ở các khu vực bị hư hại do xơ vữa động mạch – một căn bệnh trong đó các động mạch bị tắc nghẽn mảng béo. Quá trình này có thể xảy ra trong một trong các động mạch cảnh hai của các động mạch cổ đưa máu lên não, cũng như trong các động mạch khác của cổ hoặc não.
Tắc mạch đột quỵ. Một cơn đột quỵ do thuyên tắc xảy ra khi một cục máu đông hoặc các hình thức mảnh vụn khác trong một mạch máu đi tới não bộ – thường trong tim – xuôi theo dòng máu đến trong động mạch não hẹp hơn. Đây là loại cục máu đông được gọi là thuyên tắc. Nó thường gây ra bởi đập bất thường trong tim hai ngăn trên (rung nhĩ). Nhịp tim bất thường có thể dẫn đến tổng hợp máu trong tim và hình thành các cục máu đông đi tới nơi khác trong cơ thể.
Đột quỵ xuất huyết
Xuất huyết là thuật ngữ y tế cho chảy máu. Đột quỵ xuất huyết xảy ra khi một mạch máu trong não bị rò rỉ hoặc bị vỡ. Xuất huyết não có thể do một số điều kiện ảnh hưởng đến mạch máu, bao gồm không kiểm soát được bệnh cao huyết áp và điểm yếu trong thành mạch máu (phình mạch). Một nguyên nhân ít gặp của xuất huyết là sự vỡ ra của một dị dạng động tĩnh mạch (AVM) – bất thường của mạch máu mỏng, lúc mới sinh. Có hai loại đột quỵ xuất huyết:
Xuất huyết trong não. Trong loại đột quỵ, một mạch máu trong não bị vỡ và tràn vào các mô xung quanh não, gây hại các tế bào. Các tế bào não vùng rò rỉ bị tước máu và cũng bị hư hỏng. Huyết áp cao là nguyên nhân phổ biến nhất của loại đột quỵ xuất huyết. Theo thời gian, huyết áp cao có thể gây ra các động mạch nhỏ bên trong bộ não trở thành giòn và dễ bị nứt và vỡ.
Xuất huyết dưới màng nhện. Trong loại đột quỵ, chảy máu trong động mạch bắt đầu hoặc gần bề mặt của bộ não và tràn vào không gian giữa bề mặt của bộ não và hộp sọ. Chảy máu này thường được báo hiệu bằng đột nhiên đau đầu trầm trọng “tiếng sấm”. Loại đột quỵ thường được gây ra bởi sự vỡ ra của một phình mạch, có thể phát triển theo độ tuổi hoặc có mặt từ khi sinh ra. Sau khi xuất huyết, các mạch máu trong não có thể mở rộng và hẹp thất thường (vasospasm), gây thiệt hại tế bào não bằng cách tiếp tục hạn chế lưu lượng máu đến các bộ phận của bộ não.
Thiếu máu cục bộ thoáng qua (TIA)
Một cơn thiếu máu cục bộ thoáng qua (TIA) – đôi khi được gọi là ministroke – là một tập ngắn của các triệu chứng tương tự như muốn có một cơn đột quỵ. Nguyên nhân của một cuộc tấn công thiếu máu cục bộ thoáng qua là giảm tạm thời cung cấp máu cho một phần của bộ não. Nhiều TIAs ít hơn năm phút.
Giống như một cơn đột quỵ thiếu máu cục bộ, TIA xảy ra khi một cục máu đông hay dòng chảy các mảnh vỡ khối máu cho một phần của bộ não. Nhưng không giống như một cơn đột quỵ, trong đó có việc kéo dài nhiều thiếu nguồn cung cấp máu và gây tổn thương mô vĩnh cửu, TIA không để lại tác động lâu dài vì tắc nghẽn này là tạm thời.
Tìm kiếm sự chăm sóc khẩn cấp ngay cả khi các triệu chứng dường như rõ ràng lên. Nếu đã có TIA, nó có nghĩa là có khả năng một phần bị cấm hoặc thu hẹp động mạch dẫn đến não, đưa vào nguy cơ đột quỵ toàn diện có thể gây tổn thương vĩnh viễn sau này. Và nó không thể biết đang bị đột quỵ hoặc TIA chỉ dựa trên triệu chứng. Lên đến một nửa những người có triệu chứng xuất hiện ra đi thực sự bị đột quỵ gây tổn thương não.
Yếu tố nguy cơ
Nhiều yếu tố có thể làm tăng nguy cơ đột quỵ. Một số các yếu tố này cũng có thể làm tăng nguy cơ bị đau tim. Yếu tố nguy cơ đột quỵ bao gồm:
Cá nhân hay tiền sử gia đình bị đột quỵ, đau tim hoặc TIA.
Tuổi 55 trở lên.
Huyết áp cao – nguy cơ đột quỵ bắt đầu tăng với huyết áp cao hơn 115/75 milimet thủy ngân (mm Hg). Bác sĩ sẽ giúp quyết định huyết áp mục tiêu dựa trên độ tuổi, dù có bệnh tiểu đường và các yếu tố khác.
Cholesterol cao – mức độ cholesterol toàn phần trên 200 mg / dL (mg / dL), hoặc 5,2 millimoles / lít (mmol / L).
Hút thuốc lá hoặc tiếp xúc với khói thuốc.
Bệnh tiểu đường.
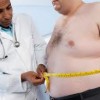
Thừa cân (chỉ số khối cơ thể từ 25 đến 29) hoặc béo phì (chỉ số cơ thể là 30 hoặc cao hơn).
Không hoạt động vật lý.
Bệnh tim mạch, bao gồm cả suy tim, khuyết tật tim, nhiễm trùng tim, hoặc nhịp tim bất thường.
Sử dụng thuốc tránh thai hoặc liệu pháp hormone bao gồm estrogen.
Uống quá nhiều.
Sử dụng các loại thuốc bất hợp pháp như cocaine và methamphetamines.
Bởi vì các nguy cơ đột quỵ tăng theo tuổi tác, và phụ nữ có xu hướng sống lâu hơn đàn ông. Người da đen có nhiều khả năng có đột quỵ hơn những người thuộc các chủng tộc khác.
Các biến chứng
Một cơn đột quỵ đôi khi có thể gây ra khuyết tật tạm thời hoặc vĩnh viễn, tùy thuộc vào thời gian não bị thiếu máu và có một phần bị ảnh hưởng. Các biến chứng có thể bao gồm:
Tê liệt, mất vận động cơ bắp. Đôi khi thiếu lưu thông máu lên não có thể gây ra một người để trở thành tê liệt ở một bên của cơ thể, hoặc mất kiểm soát của cơ nhất định, chẳng hạn như những người ở một bên của khuôn mặt. Với liệu pháp vật lý, có thể thấy sự cải thiện trong sự chuyển động cơ bắp hoặc tê liệt.
Khó nói chuyện hoặc nuốt. Một cơn đột quỵ có thể gây ra một người có quyền kiểm soát ít hơn cách các cơ bắp trong di chuyển miệng và cổ họng, làm cho nó khó có thể nói, nuốt hoặc ăn. Một người có thể có một thời gian khó nói vì một cơn đột quỵ đã gây ra chứng mất ngôn ngữ, một tình trạng mà một người khó diễn đạt ý nghĩ qua ngôn ngữ. Điều trị với một bệnh lý học và ngôn ngữ có thể cải thiện tình trạng khuyết tật này.
Bộ nhớ bị mất hoặc gặp rắc rối với sự hiểu biết. Nó phổ biến mà những người đã có trải nghiệm đột quỵ mất trí nhớ một số. Những người khác có thể phát triển khó khăn làm cho quyết định, lý luận và khái niệm sự hiểu biết. Các biến chứng này có thể cải thiện với các liệu pháp phục hồi chức năng.
Đau. Một số người có đột quỵ có thể bị đau, tê hoặc cảm giác kỳ lạ khác trong bộ phận của cơ thể của họ bị ảnh hưởng bởi cơn đột quỵ. Ví dụ, nếu một cơn đột quỵ gây ra mất cảm giác ở cánh tay trái, có thể phát triển cảm giác ngứa ran khó chịu trong cánh tay đó. Cũng có thể nhạy cảm với thay đổi nhiệt độ, đặc biệt là cực kỳ lạnh. Điều này được gọi là đột quỵ trung tâm hoặc hội chứng đau trung ương (CPS). Biến chứng này thường phát triển trong vài tuần sau khi đột quỵ, và nó có thể cải thiện thời gian trôi qua là nhiều hơn nữa. Nhưng vì cơn đau gây ra bởi một vấn đề trong não thay vì một chấn thương thể chất, có vài loại thuốc để điều trị CPS.
Thay đổi trong hành vi và chăm sóc bản thân. Những người bị đột quỵ có thể trở nên bị thu hồi và ít xã hội hay bốc đồng hơn. Họ có thể mất khả năng chăm sóc cho bản thân và có thể cần một người chăm sóc để giúp họ với nhu cầu chải chuốt và công việc hàng ngày.
Như với bất kỳ tổn thương não, sự thành công của điều trị các biến chứng sẽ khác nhau từ người sang người.
Các xét nghiệm và chẩn đoán
Để xác định điều trị tốt nhất đối với đột quỵ, đội cấp cứu phải tìm ra loại đột quỵ những gì đang có và những gì các phần của bộ não đó là ảnh hưởng đến. Các nguyên nhân khác có thể có các triệu chứng, chẳng hạn như một khối u não hoặc phản ứng với thuốc, cũng cần phải được loại trừ. Bác sĩ cũng có thể sử dụng một số các xét nghiệm để xác định nguy cơ đột quỵ.
Kiểm tra lâm sàng. Bác sĩ sẽ yêu cầu bạn hoặc một thành viên gia đình – những triệu chứng đã có, khi họ bắt đầu, và những gì đã làm khi họ bắt đầu, và sau đó sẽ đánh giá liệu các triệu chứng này vẫn còn hiện diện. Các bác sĩ sẽ muốn biết thuốc đã dùng, và dù đã có trải nghiệm bất kỳ chấn thương đầu. Các bác sĩ cũng sẽ hỏi về lịch sử cá nhân và gia đình mắc bệnh tim, TIA hay đột quỵ. Bác sĩ sẽ kiểm tra huyết áp và sử dụng một ống nghe để lắng nghe trái tim và để lắng nghe một âm thanh whooshing trong động mạch cảnh (cổ), có thể chỉ ra xơ vữa động mạch. Bác sĩ cũng có thể sử dụng một kính soi đáy mắt để kiểm tra các dấu hiệu của các tinh thể nhỏ hoặc cục cholesterol trong mạch máu ở phía sau mắt.
Xét nghiệm máu. Xét nghiệm máu khác nhau cung cấp cho nhóm chăm sóc thông tin quan trọng như tốc độ đông máu và có lượng đường trong máu là bất thường cao hay thấp, dù các hóa chất trong máu quan trọng trong sự cân bằng, hoặc liệu có thể đã bị nhiễm trùng. Thời gian đông máu và mức độ của đường và hóa chất quan trọng phải được quản lý như là một phần của việc chăm sóc đột quỵ. Nhiễm trùng cũng phải được xử lý.
Máy vi tính cắt lớp (CT). Máy chụp ảnh não đóng một vai trò quan trọng trong việc xác định nếu đang có một cơn đột quỵ và loại gì. Chụp cắt lớp vi tính (CTA) là một CT chuyên ngành, trong đó thuốc nhuộm được tiêm vào tĩnh mạch và các chùm tia X tạo ra một hình ảnh 3-D của các mạch máu ở cổ và não. Các bác sĩ sử dụng để tìm phình mạch hoặc dị dạng động tĩnh mạch và động mạch để đánh giá thu hẹp. CT scan, được thực hiện mà không cần thuốc nhuộm, có thể cung cấp hình ảnh và xuất huyết não, nhưng cung cấp ít thông tin chi tiết về các mạch máu.
Chụp cộng hưởng từ (MRI). Trong loại hình ảnh, một từ trường mạnh và sóng vô tuyến tạo ra một cái nhìn 3-D của bộ não. MRI có thể phát hiện mô não bị hư hại do một cơn đột quỵ thiếu máu cục bộ. Chụp cộng hưởng từ (MRA) sử dụng một từ trường, sóng radio và thuốc nhuộm được tiêm vào tĩnh mạch một để đánh giá các động mạch ở cổ và não.
Siêu âm động mạch cảnh. Thủ tục này có thể cho thu hẹp hoặc đông máu ở động mạch cảnh. Một thiết bị giống như cây đũa (bộ chuyển đổi) không đau đớn gửi sóng âm thanh tần số cao vào cổ. Các sóng âm thanh đi qua mô và sau đó trở lại, tạo ra hình ảnh trên màn hình.
Động mạch. Thủ tục này cung cấp một cái nhìn của các động mạch trong não không thường thấy trong X-quang. Bác sĩ chèn mỏng, ống thông qua một đường rạch nhỏ, thường là ở vùng háng. Ống thông này được chế tác qua các động mạch chính và vào động mạch cảnh hay đốt sống. Sau đó bác sĩ tiêm một loại thuốc nhuộm thông qua ống thông để cung cấp hình ảnh X-quang động mạch.
Siêu âm tim. Công nghệ này tạo ra hình ảnh siêu âm của tim, cho phép bác sĩ xem nếu một cục máu đông (embolus) từ tim có đi du lịch đến bộ não và gây ra đột quỵ. Bác sĩ có thể cần phải sử dụng siêu âm tim transesophageal (TEE) để xem tim rõ ràng. Trong phần này, một thăm dò linh hoạt với một đầu dò được xây dựng vào nó. Từ đó, việc thăm dò đi đến thực quản – các ống kết nối phía sau của miệng đến dạ dày. Bởi vì thực quản đang trực tiếp phía sau trái tim, rất rõ ràng, chi tiết hình ảnh siêu âm có thể được tạo ra, cho phép một cái nhìn tốt hơn về các cục máu đông có thể không được nhìn thấy rõ ràng trong một bài kiểm tra siêu âm tim truyền thống.
Phương pháp điều trị và thuốc
Cấp cứu điều trị đột quỵ phụ thuộc vào việc đang có một cơn đột quỵ thiếu máu cục bộ chặn một động mạch – loại phổ biến nhất – hoặc đột quỵ xuất huyết liên quan đến xuất huyết não.
Đột quỵ thiếu máu cục bộ
Để điều trị một cơn đột quỵ thiếu máu cục bộ, các bác sĩ phải nhanh chóng khôi phục lưu lượng máu đến não.
Cấp cứu điều trị bằng thuốc. Điều trị bằng thuốc kháng đông phải bắt đầu trong vòng 4,5 giờ – và càng sớm càng tốt. Nhanh chóng điều trị không chỉ cải thiện cơ hội sống sót, nhưng cũng có thể làm giảm các biến chứng của đột quỵ. có thể được đưa ra:
Aspirin. Aspirin là tốt nhất, đã được chứng minh ngay lập tức điều trị sau khi một cơn đột quỵ thiếu máu cục bộ để làm giảm khả năng có đột quỵ. Trong phòng cấp cứu, rất có thể sẽ được cấp một liều aspirin. Liều có thể khác nhau, nhưng nếu đã có aspirin hàng ngày để làm loãng máu có hiệu lực, có thể muốn thực hiện một lưu ý rằng trên một thẻ y tế khẩn cấp để các bác sĩ biết nếu đã có một số aspirin.
Các thuốc làm loãng máu: Như warfarin (Coumadin), heparin và clopidogrel (Plavix) cũng có thể được đưa ra, nhưng chúng không được sử dụng thông thường như aspirin để điều trị.
Tiêm tĩnh mạch hoạt hóa plasminogen mô (TPA). Một số người đang có một cơn đột quỵ thiếu máu cục bộ có thể có lợi từ một tiêm kích hoạt plasminogen mô (TPA), thường được thông qua một tĩnh mạch ở cánh tay. TPA là một loại thuốc mạnh phá vỡ cục máu đông, giúp một số người đã bị đột quỵ phục hồi đầy đủ hơn. Tuy nhiên, tiêm tĩnh mạch TPA có thể được đưa ra chỉ trong một cửa sổ 4,5 giờ của các cơn đột quỵ xảy ra. TPA liên quan đến một số rủi ro mà các bác sĩ sẽ xem xét trong việc đánh giá cho dù đó là việc điều trị phù hợp. TPA không thể được trao cho những người bị đột quỵ xuất huyết.
Thủ tục khẩn cấp. Các bác sĩ điều trị đột quỵ thiếu máu cục bộ đôi khi thủ tục phải được thực hiện càng sớm càng tốt.
TPA gửi trực tiếp đến não. Bác sĩ có thể đề một ống thông qua một động mạch ở háng lên đến bộ não, và sau đó phát hành TPA trực tiếp vào khu vực nơi bị đột quỵ đang được tiến hành. Các cửa sổ thời gian để điều trị này là hơi dài hơn so với tiêm tĩnh mạch TPA nhưng vẫn còn hạn chế.
Bỏ cục máu đông. Các bác sĩ cũng có thể sử dụng một ống thông cơ động, một thiết bị cực nhỏ vào trong bộ não để lấy và loại bỏ các cục máu đông.
Các thủ tục. Để giảm nguy cơ của việc có một đột quỵ hoặc TIA, bác sĩ có thể đề nghị một thủ tục để mở một động mạch bị thu hẹp bởi mảng vừa phải.
Các bác sĩ cũng khuyên nên đôi khi các thủ tục để ngăn ngừa đột quỵ. Tùy chọn có thể bao gồm:
Endarterectomy động mạch cảnh. Trong phần này, bác sĩ phẫu thuật loại bỏ các mảng bám chặn động mạch cảnh chạy lên cả hai mặt của cổ đến bộ não. Các động mạch bị chặn được mở ra, những mảng được loại bỏ và phẫu thuật đóng mạch. Các thủ tục có thể làm giảm nguy cơ đột quỵ thiếu máu cục bộ. Tuy nhiên, ngoài những rủi ro thông thường kết hợp với phẫu thuật nào, một endarterectomy cảnh cũng có thể gây ra một cơn đột quỵ hoặc đau tim bằng cách thả một cục máu đông hoặc các mảnh vụn béo. Bác sĩ phẫu thuật cố gắng để giảm bớt nguy cơ này bằng cách đặt các bộ lọc (thiết bị bảo vệ xa) tại một số điểm trong máu để “bắt” các vật liệu có thể trong thủ tục.
Nong mạch và ống đỡ động mạch. Nong mạch là một kỹ thuật có thể mở rộng bên trong của mảng bám động mạch dẫn đến bộ não, thường là động mạch cảnh. Trong tiến trình này, một quả bóng – ống thông thao diễn vào khu vực tắc nghẽn động mạch. Bóng được bơm căng, ép mảng xơ vữa động mạch chống lại bức thành. Một ống lưới kim loại (stent) thường còn lại trong động mạch để ngăn ngừa tái phát hẹp. Chèn stent động mạch trong não (nội sọ stenting) tương tự như stenting động mạch cảnh. Sử dụng một đường rạch nhỏ ở háng, bác sĩ đề một ống thông qua động mạch và vào trong não. Đôi khi sử dụng nong mạch để mở rộng diện tích bị ảnh hưởng đầu tiên, trong trường hợp khác, nong mạch không được sử dụng trước khi đặt ống đỡ động mạch.
Đột quỵ xuất huyết
Cấp cứu điều trị đột quỵ xuất huyết tập trung vào kiểm soát chảy máu và giảm áp suất trong não. Phẫu thuật cũng có thể được sử dụng để giúp kiểm soát rủi ro trong tương lai.
Các biện pháp khẩn cấp. Nếu uống warfarin (Coumadin), thuốc chống tiểu cầu như clopidogrel (Plavix) để ngăn ngừa cục máu đông, có thể dùng loại thuốc nhất định hoặc truyền các sản phẩm máu để chống lại tác động của chúng. Cũng có thể được cho thuốc để hạ huyết áp, ngăn chặn cơn động kinh, giảm phản ứng não các chảy máu (vasospasm). Số người bị đột quỵ xuất huyết có thể không được dùng kháng đông như aspirin và TPA bởi vì các thuốc này có thể làm trầm trọng thêm chảy máu.
Sau khi ngừng chảy máu trong não, điều trị thường liên quan đến nghỉ ngơi và chăm sóc y tế hỗ trợ. Chữa bệnh cũng tương tự như những gì xảy ra khi một vết bầm tím xấu đi. Nếu diện tích chảy máu lớn, phẫu thuật có thể được sử dụng trong trường hợp nhất định để loại bỏ máu và làm giảm áp lực lên não.
Phẫu thuật sửa chữa mạch máu. Phẫu thuật có thể được sử dụng để sửa chữa một số mạch máu bất thường liên quan với đột quỵ xuất huyết. Bác sĩ có thể khuyên nên một trong các thủ tục này sau khi đột quỵ hoặc nếu có nguy cơ cao về chứng phình động mạch tự phát hoặc dị dạng động tĩnh mạch (AVM) vỡ:
Kẹp phình mạch. Một cái kẹp nhỏ được đặt tại căn cứ của chứng phình động mạch này, cô lập nó từ việc lưu thông động mạch mà nó đính kèm. Điều này có thể giữ các chứng phình động mạch không vỡ, hoặc nó có thể ngăn ngừa tái xuất huyết của một phình mạch mà gần đây chảy máu. Các clip sẽ ở lại tại chỗ vĩnh viễn.
Cuộn mạch (phình mạch thuyên tắc). Thủ tục này cung cấp một thay thế cho kẹp phình mạch nhất định. Bác sĩ phẫu thuật sử dụng một ống thông cơ động, một cuộn dây nhỏ vào chứng phình động mạch này. Cuộn dây này cung cấp một giàn giáo nơi mà một cục máu đông có thể hình thành và niêm phong các phình mạch từ kết nối động mạch.
Phẫu thuật loại bỏ AVM. Không phải luôn luôn có thể để loại bỏ một AVM nếu nó quá lớn hoặc nếu nó nằm sâu trong não. Phẫu thuật cắt bỏ AVM nhỏ hơn từ một phần dễ tiếp cận hơn của não, mặc dù, có thể loại bỏ nguy cơ vỡ, làm giảm nguy cơ tổng thể của đột quỵ xuất huyết.
Đột quỵ phục hồi và phục hồi chức năng
Sau điều trị khẩn cấp, đột quỵ chăm sóc tập trung vào việc giúp lấy lại sức mạnh, phục hồi chức năng là nhiều nhất có thể và trở về sống độc lập. Tác động của đột quỵ phụ thuộc vào vùng não liên quan và số lượng tế bào bị hư hỏng. Hại cho phía bên phải của não bộ có thể ảnh hưởng đến sự chuyển động và cảm giác ở phía bên trái của cơ thể. Thiệt hại đến mô não ở phía bên trái có thể ảnh hưởng đến phong trào ở phía bên phải, điều này cũng có thể gây thiệt hại và ngôn ngữ rối loạn. Ngoài ra, nếu đã bị đột quỵ, có thể có vấn đề với hơi thở, nuốt, cân bằng và điều trần. Cũng có thể bị mất thị giác và mất chức năng bàng quang hay ruột.
Hầu hết các nạn nhân đột quỵ được điều trị trong một chương trình phục hồi chức năng. Bác sĩ sẽ khuyên nên chương trình nghiêm ngặt nhất mà có thể xử lý dựa trên tuổi tác, sức khỏe tổng thể và mức độ khuyết tật đột quỵ. Các đề nghị cũng sẽ đưa vào tài khoản phong cách sống, lợi ích và ưu tiên, và tính sẵn sàng của các thành viên gia đình hoặc người chăm sóc khác.
Chương trình phục hồi chức năng có thể bắt đầu trước khi rời bệnh viện. Nó có thể tiếp tục trong một đơn vị phục hồi chức năng của cùng một bệnh viện, đơn vị khác hoặc cơ sở điều dưỡng phục hồi chức năng tay nghề, đơn vị bệnh nhân ngoại trú, hoặc nhà.
Đột quỵ phục hồi của mỗi người là khác nhau. Tùy thuộc vào các biến chứng, nhóm của những người giúp đỡ trong việc phục hồi có thể bao gồm các chuyên gia:
Thần kinh học.
Bác sỹ phục hồi chức năng (physiatrist).
Y tá.
Chuyên viên dinh dưỡng.
Vật lý trị liệu.
Lao động trị liệu.
Giải trí trị liệu.
Bài phát biểu trị liệu.
Người làm việc xã hội.
Trường hợp quản lý.
Nhà tâm lý học hoặc bác sĩ tâm thần.
Đối phó và hỗ trợ
Đột quỵ là một sự kiện thay đổi cuộc sống có thể ảnh hưởng đến cảm xúc, nhiều chức năng thể chất. Cảm giác bất lực, chán nản, thất vọng và sự thờ ơ không phải là bất thường. Giảm tình dục và tâm trạng thay đổi cũng là phổ biến.
Duy trì lòng tự trọng, các kết nối cho người khác và quan tâm trên thế giới là một phần thiết yếu của sự phục hồi. Những chiến lược này có thể giúp cả và người chăm sóc:
Không khó khăn về chính mình. Chấp nhận sự phục hồi thể chất và tình cảm sẽ liên quan đến công việc khó khăn và mất thời gian. Mục tiêu cho “mới bình thường,” và chào mừng tất cả các tiến bộ. Dành thời gian để nghỉ ngơi.
Hãy ra khỏi nhà ngay cả khi thật khó. Cố gắng không được nản lòng hoặc có tự ý thức nếu di chuyển chậm và cần có một cây gậy, khung tập đi hoặc xe lăn để đi lại.
Tham gia một nhóm hỗ trợ. Gặp gỡ với những người khác đang đối phó với một cơn đột quỵ cho phép nhận ra và chia sẻ kinh nghiệm, trao đổi thông tin.
Hãy để bạn bè và gia đình biết những gì cần. Mọi người có thể muốn giúp đỡ nhưng không thể chắc chắn như thế nào. Hãy cho họ biết rằng muốn mang lại trong một bữa ăn và ở lại để ăn với và nói chuyện, hoặc để giúp nhận ra ăn trưa hoặc tham dự các sự kiện xã hội hay các hoạt động của nhà thờ.
Biết rằng không đơn độc. Gần 800.000 người Mỹ bị đột quỵ hàng năm. Khoảng 6,5 triệu người sống với ngày hôm nay đột quỵ.
Thông tin thách thức
Một trong những hiệu ứng khó chịu nhất của đột quỵ là nó có thể ảnh hưởng đến lời nói và ngôn ngữ. Đây là một số mẹo để giúp cả hai người sống sót bị đột quỵ và người chăm sóc đối phó với những thách thức giao tiếp:
Thực hành sẽ giúp đỡ. Hãy thử để có một cuộc trò chuyện ít nhất một lần một ngày. Nó sẽ giúp tìm hiểu những gì làm việc tốt nhất, giúp cảm thấy kết nối và xây dựng lại sự tự tin.
Thư giãn và mất thời gian. Nói có thể được dễ dàng và thú vị nhất trong một tình huống thư giãn khi có nhiều thời gian. Một số người sống sót sau cơn đột quỵ thấy rằng sau khi ăn tối là thời điểm tốt.
Nói theo cách. Khi đang hồi phục sau một cơn đột quỵ, có thể cần phải sử dụng những từ ít hơn, hoặc phải dựa vào cử chỉ hay giai điệu của giọng nói để có được một ý tưởng.
Sử dụng đạo cụ và hỗ trợ truyền thông. Có thể tìm thấy nó hữu ích để sử dụng tín hiệu hiển thị những từ thường được sử dụng, hình ảnh của người thân và các thành viên gia đình, và các hoạt động hàng ngày như một chương trình truyền hình yêu thích hoặc phòng tắm.
Phòng chống
Biết được yếu tố nguy cơ đột quỵ, theo khuyến cáo của bác sĩ và việc áp dụng một lối sống lành mạnh là những bước tốt nhất mà có thể làm để ngăn ngừa đột quỵ. Nếu đã có đột quỵ hoặc TIA, các biện pháp này cũng có thể giúp tránh có một số khác. Nhiều chiến lược phòng chống đột quỵ cũng tương tự như để ngăn ngừa bệnh tim. Nói chung, một lối sống lành mạnh có nghĩa là:
Kiểm soát cao huyết áp. Một trong những điều quan trọng nhất có thể làm để giảm nguy cơ đột quỵ là giữ cho huyết áp kiểm soát. Nếu đã bị đột quỵ, hạ huyết áp có thể giúp ngăn ngừa một cuộc tấn công tiếp theo thoáng thiếu máu cục bộ hoặc đột quỵ. Tập thể dục, quản lý căng thẳng, duy trì một trọng lượng khỏe mạnh, và hạn chế lượng muối và rượu ăn và thức uống là những cách để giữ cho huyết áp cao trong kiểm tra. Thêm kali nhiều hơn chế độ ăn uống cũng có thể giúp đỡ. Ngoài việc đề nghị thay đổi lối sống, bác sĩ có thể kê toa cho thuốc để điều trị huyết áp cao, chẳng hạn như thuốc lợi tiểu, thuốc chẹn kênh canxi, men chuyển angiotensin (ACE) Các chất ức chế thụ thể angiotensin và thuốc chẹn.
Hạ thấp lượng cholesterol và chất béo bão hòa trong chế độ ăn. Ăn ít cholesterol và chất béo, đặc biệt là chất béo bão hòa và chất béo trans, có thể làm giảm các mảng bám trong động mạch. Nếu không thể kiểm soát cholesterol thông qua thay đổi chế độ ăn uống một mình, bác sĩ có thể kê một statin như simvastatin (Zocor) hoặc atorvastatin (Lipitor), hoặc loại khác của thuốc làm giảm cholesterol.
Không hút thuốc. Hút thuốc làm tăng nguy cơ đột quỵ cho người hút thuốc và cả người không hút thuốc tiếp xúc với khói thuốc. Bỏ hút thuốc làm giảm nguy cơ – nhiều năm sau khi bỏ thuốc, một người từng hút thuốc nguy cơ đột quỵ là giống như người không.
Kiểm soát bệnh tiểu đường. Có thể quản lý bệnh tiểu đường với chế độ ăn uống, tập thể dục, kiểm soát trọng lượng và thuốc men.
Duy trì một trọng lượng khỏe mạnh. Thừa cân góp phần vào các yếu tố nguy cơ khác đối với đột quỵ, chẳng hạn như huyết áp cao, bệnh tim mạch và tiểu đường. Trọng lượng mất ít nhất là £ 10 có thể giảm huyết áp và cải thiện mức cholesterol.
Ăn một chế độ ăn nhiều trái cây và rau quả. Một chế độ ăn uống có chứa năm hoặc nhiều hơn phần ăn hàng ngày các loại trái cây hoặc rau có thể giảm nguy cơ đột quỵ.
Tập thể dục thường xuyên. Aerobic tập thể dục làm giảm nguy cơ đột quỵ bằng nhiều cách. Tập thể dục có thể làm giảm huyết áp, tăng mức độ của lipoprotein tỉ trọng cao (HDL, hay “tốt”), cholesterol và cải thiện sức khỏe tổng thể của các mạch máu và trái tim. Nó cũng giúp giảm cân, bệnh tiểu đường kiểm soát và giảm bớt căng thẳng. Dần dần công việc lên đến 30 phút hoạt động – chẳng hạn như đi bộ, chạy bộ, bơi lội hoặc đi xe đạp – trên hầu hết, nếu không phải tất cả, các ngày trong tuần.
Uống rượu vừa phải. Rượu có thể được cả hai yếu tố nguy cơ và biện pháp phòng ngừa đột quỵ. Uống quá nhiều và tiêu thụ rượu nặng tăng nguy cơ huyết áp cao và đột quỵ thiếu máu cục bộ của và xuất huyết. Tuy nhiên, uống nhỏ lượng rượu vừa phải có thể làm tăng HDL cholesterol và giảm xu hướng đông máu. Cả hai yếu tố có thể góp phần giảm nguy cơ đột quỵ thiếu máu cục bộ.
Không sử dụng thuốc bất hợp pháp. Một số loại thuốc trên đường phố, chẳng hạn như cocaine và methamphetamines, thành lập yếu tố nguy cơ cho TIA hay đột quỵ.
Thuốc dự phòng
Nếu đã có đột quỵ thiếu máu cục bộ hoặc TIA, bác sĩ có thể khuyên nên dùng thuốc để giúp giảm nguy cơ của việc có khác. Chúng bao gồm:
Thuốc chống kết dính tiểu cầu. Tiểu cầu là những tế bào trong máu mà bắt đầu đông. Loại thuốc chống tiểu huyết cầu làm cho các tế bào này không dính và ít có khả năng cục máu đông. Chống tiểu cầu thường xuyên sử dụng thuốc là aspirin. Bác sĩ có thể giúp xác định liều lượng aspirin.
Bác sĩ cũng có thể xem xét quy định Aggrenox, một sự kết hợp của aspirin liều thấp và thuốc chống tiểu cầu dipyridamole, để giảm đông máu. Nếu aspirin không ngăn cản TIA hay đột quỵ hoặc nếu không thể dùng thuốc aspirin, bác sĩ thay vì có thể kê toa một loại thuốc chống tiểu cầu như clopidogrel (Plavix) hoặc ticlopidine (Ticlid).
Thuốc chống đông máu. Các thuốc này bao gồm heparin và warfarin (Coumadin). Chúng ảnh hưởng đến cơ chế đông máu một cách khác nhau so với các thuốc chống tiểu cầu. Heparin là nhanh chóng hành động và được sử dụng trong thời gian ngắn trong bệnh viện. Warfarin chậm hơn được sử dụng trong một thời gian dài.
Warfarin là thuốc làm loãng máu mạnh mẽ, vì vậy sẽ cần phải thực hiện nó chính xác như hướng dẫn và theo dõi các tác dụng phụ. Bác sĩ có thể kê toa các loại thuốc này nếu có một số rối loạn đông máu, bất thường về động mạch nào đó; một nhịp tim bất thường, chẳng hạn như rung tâm nhĩ: hoặc các vấn đề tim mạch khác.































Trả lời